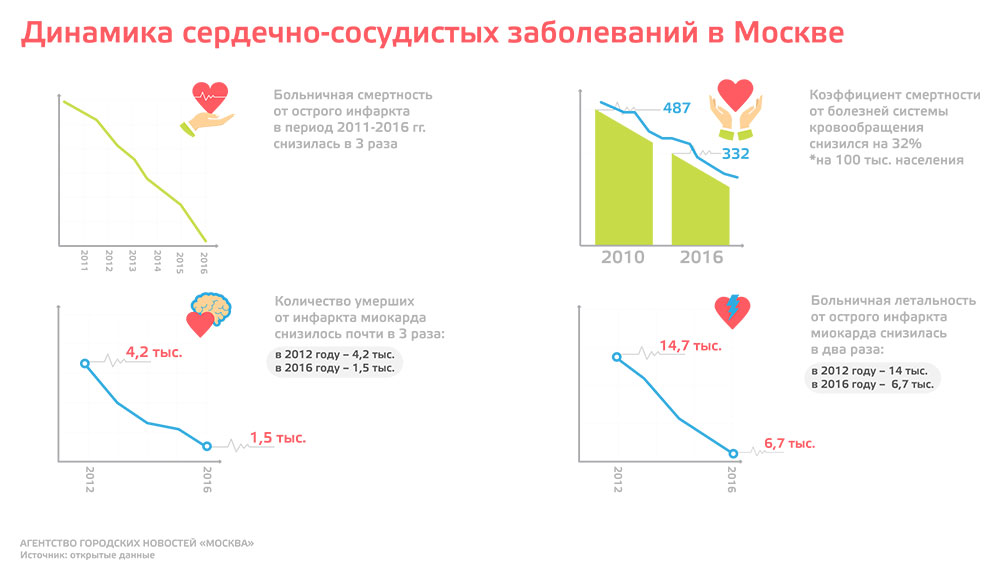
Профилактика решает
Инфаркт — следствие болезни кровеносных сосудов, которая зачастую протекает бессимптомно. Поэтому профилактика — как вторичная, так и первичная — важный этап лечения больного.
Определяющую роль в развитии ишемической болезни сердца, в частности инфаркта миокарда, независимо от страны проживания, играют (по мере значимости) повышенный уровень холестерина, курение, стресс и депрессия, сахарный диабет, артериальная гипертония и ожирение. Практически все эти факторы можно выявить заранее. Например, на диспансеризации.
Так, в рамках диспансеризации, а ее прошли в 2016 г. 1,5 млн москвичей, было установлено, что 35% всех впервые выявленных болезней — это сердечно-сосудистые заболевания. Из них львиная доля приходится на артериальную гипертонию, 16% — на впервые выявленную ишемическую болезнь сердца, а 15% — на впервые выявленные различные цереброваскулярные заболевания. При этом, чтобы больше людей привлечь к регулярному скринингу состояния здоровья в Москве в начале 2017 г. опробовали новый проект — «Диспансеризация за 90 минут».
Вторичная профилактика тоже имеет огромное значение — она помогает пережившим инфаркт оставаться дееспособными и жить нормальной жизнью. В специализированных центрах вторичной профилактики пациентам помогают выстроить новую жизнь, минимизирующую риск повторных обострений.
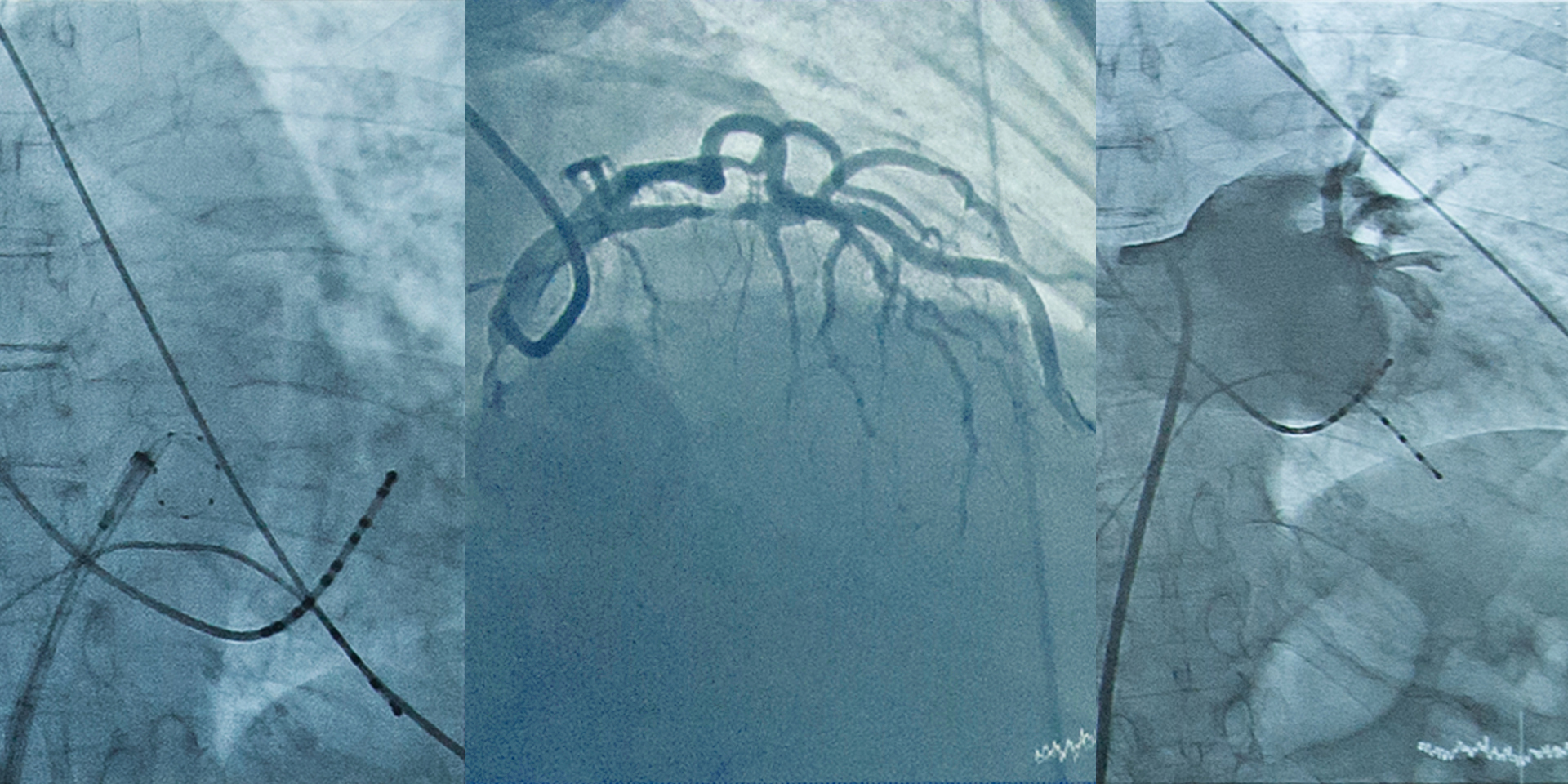
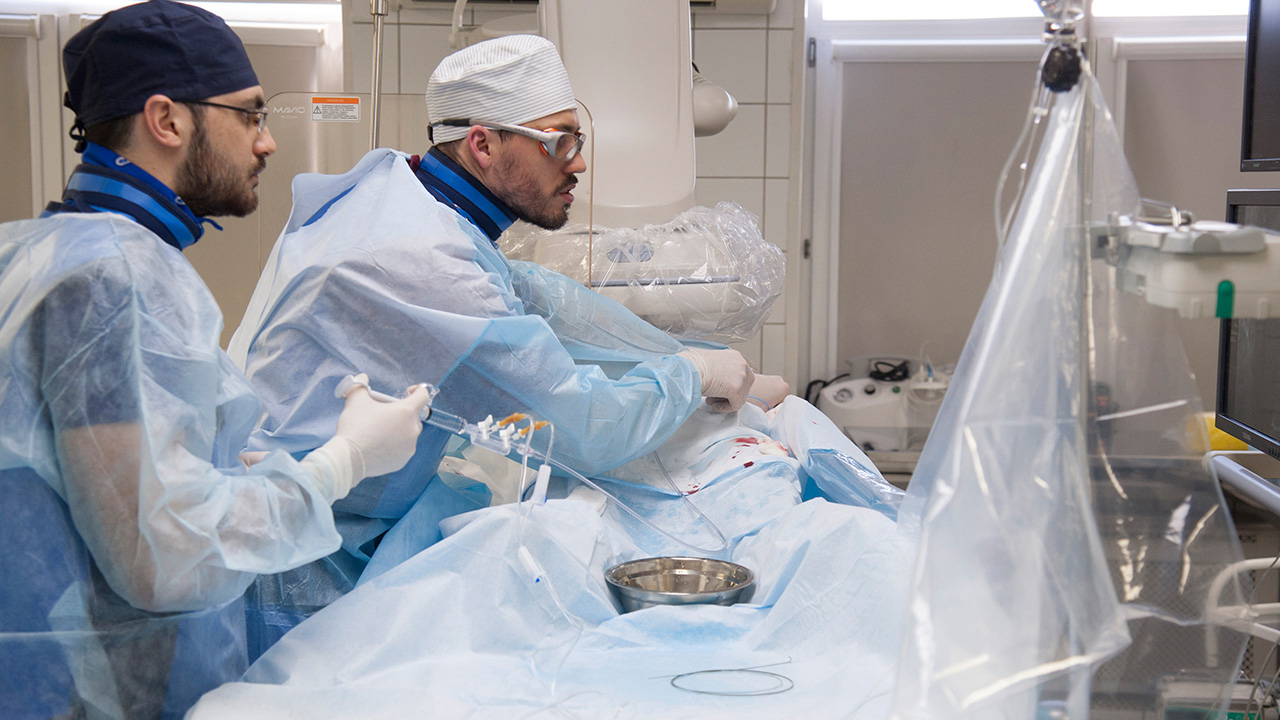
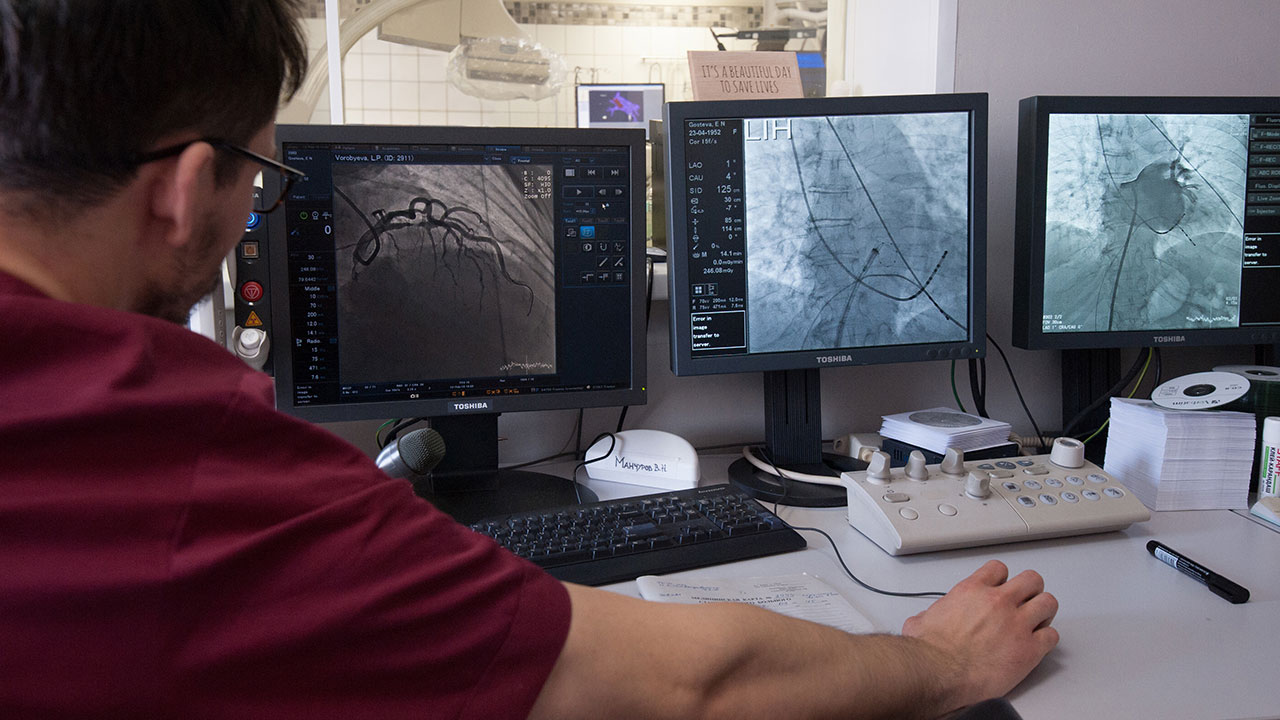
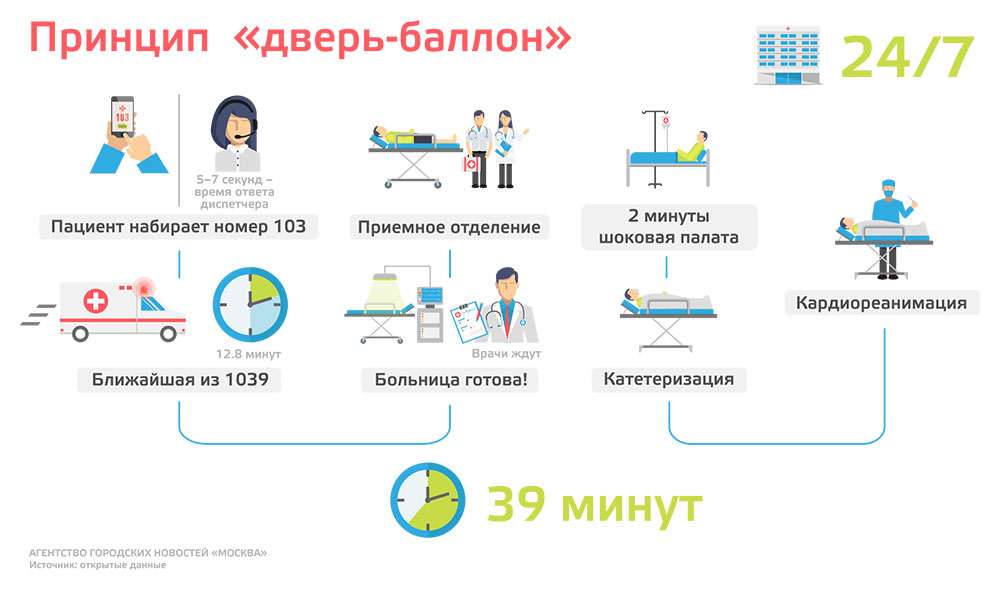
«Очень важно то, что мы сейчас имеем возможность быстро активировать больного. Благодаря тому, что сосуд открывается быстро, мы видим мало тяжелейших инфарктов, которые раньше приводили к сердечной недостаточности. Успех этой «инфарктной сети» не ограничивается конкретными острыми инфарктами, это сказывается на всей дальнейшей жизни больных, какой процент из них инвалидизируется, какой процент переходит в сердечную недостаточность, как быстро они возвращаются к работе и так далее. Сейчас пациент с острым инфарктом миокарда покидает больницу после такой операции через пять–шесть дней, и может раньше вернуться к работе. Если это не тяжелая, а интеллектуальная работа, через пару недель спокойно можно выходить на работу, или даже еще раньше», — отмечает главный внештатный специалист, кардиолог столичного департамента здравоохранения Елена Васильева.
Если человек никогда не наблюдал инфаркт, он может не распознать приступ. Такие симптомы как боль или неприятные ощущения в середине грудной клетки, руках, левом плече, локтях, челюсти или спине, чувство, как будто грудную клетку сильно сжимают. Приступ может сопровождаться чувством страха или сильной усталости. Все это может быть признаками инфаркта. От скорости распознавания симптомов зависит жизнь человека. Поэтому власти Москвы развернули широкую информационную кампанию по разъяснению симптомов этого заболевания.